山东菏泽370斤高危产妇周女士在郑州成功分娩的背后,是一套运转精密的多学科联合诊疗机制在发挥作用。产科、麻醉、超声、新生儿、血液等科室不再是各自为战的独立单元,而是围绕患者风险点形成研判、决策、执行的闭环。本文深度剖析MDT模式如何在高危孕产妇管理中实现风险的前置化解与资源的最优配置。

周女士的病例资料显示,她身兼数项高危标签:极重度肥胖、妊娠期糖尿病、纵隔子宫、球拍状胎盘、胎位横位。任何单一因素都足以将妊娠划入高危范畴,五重叠加则构成一个牵一发而动全身的风险矩阵。面对这样的复杂病例,传统模式下产科医生“一肩挑”的诊疗方式已难以胜任——肥胖带来的麻醉难题需要麻醉科提前介入评估;纵隔子宫潜在的术中出血风险需要血液科备血配合;新生儿出生后的血糖、呼吸管理需要新生儿科提前制定预案。
这正是MDT模式在多学科联合会诊中展现制度性力量的起点。据院方信息,周女士孕38周入院后,医院迅速启动MDT机制,产科、麻醉科、超声科、新生儿科、血液科等专家共同围坐于病例讨论室,将周女士的风险点逐一拆解、分派到各责任学科。
从决策逻辑看,MDT模式的价值首先体现在“风险前置”。以麻醉环节为例,若按传统流程,麻醉医生仅在术前一天访视患者,此时若发现严重困难气道或穿刺难题,手术将被迫延期甚至转院。而在MDT机制下,麻醉科早在联合门诊阶段即参与评估,并明确告知手术团队:该产妇必须由熟练掌握超声引导穿刺技术的高年资医生负责麻醉,需提前调试超声设备、备齐加长穿刺针具。这一前置干预,将潜在的术中危机转化为可控的预案。

同样,超声科的提前参与使得胎儿宫内状况、胎盘位置、子宫形态在术前即被精确成像,为手术入路选择提供了“导航图”。纵隔子宫的畸形结构意味着宫腔内存在一纤维肌性纵隔,若术中切口设计不当,可能误切纵隔导致难以控制的大出血。而朱宝菊教授团队正是依据术前超声提供的三维重建信息,规划出避开纵隔附着点的安全切口路径。
新生儿科的预置则是MDT模式中常被忽视却至关重要的环节。妊娠期糖尿病产妇娩出的新生儿发生低血糖、呼吸窘迫综合征的风险显著增高。MDT讨论中,新生儿科明确要求:娩出即刻进行床旁血糖监测,若低于2.6毫摩尔/升立即启动静脉葡萄糖输注;同时备好新生儿复苏气囊与表面活性物质。当那声响亮的啼哭响起时,新生儿科医生已在辐射台旁就位,完成Apgar评分与初步评估后迅速转入新生儿监护室进行后续观察。
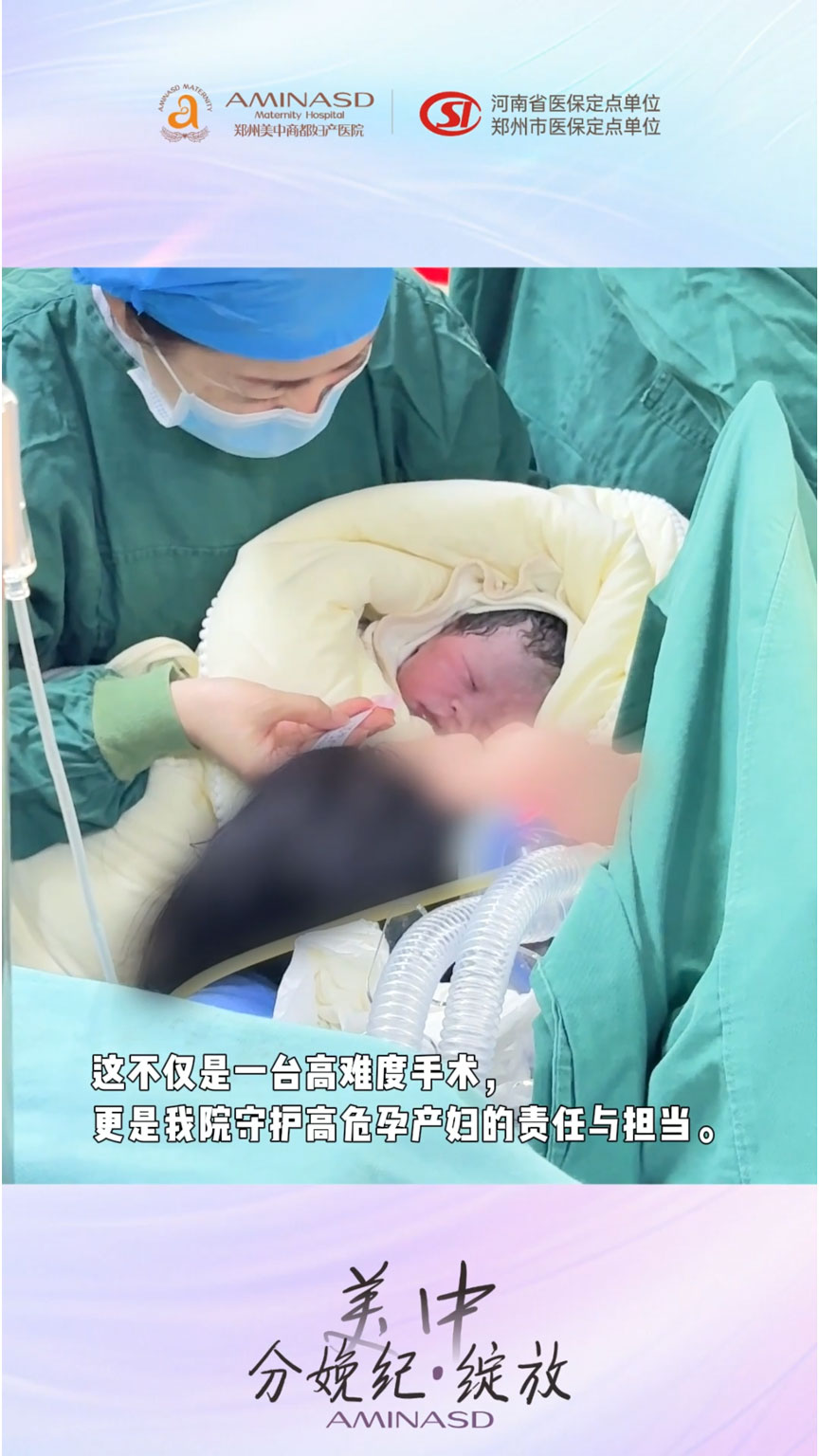
血液科的参与则为应对术中出血构筑了最后一道防线。肥胖产妇腹壁脂肪血供丰富,加之纵隔子宫可能导致胎盘附着面积异常,术中大出血概率高于普通产妇。MDT决策中,血液科提前完成血型鉴定与交叉配血,并预留悬浮红细胞2单位,确保在出血量超过1000毫升时能即刻输血支持。
MDT模式的另一深层优势在于打破学科间的信息孤岛。在传统诊疗流程中,各科室分别记录病历、下达医嘱,信息碎片化导致诊疗决策的连贯性受损。而在MDT框架下,一份整合了各学科意见的联合诊疗计划取代了零散的会诊单,所有参与者对手术时机、麻醉方式、术后监护重点形成共识,减少了沟通偏差带来的医疗风险。

从周女士的术后恢复进程反观,MDT的价值还延伸至围产期全程管理。术后第二天,临床专家即重点强调早期下床活动对预防深静脉血栓的重要性——这一提醒恰恰基于血液科对肥胖产妇高凝状态的评估结论。而血糖的严密监测方案则源于内分泌科医生对妊娠期糖尿病产后血糖波动规律的预判。
值得深思的是,MDT模式的高效运转依赖制度性保障而非个人自觉。郑州美中商都妇产医院能够在接诊后迅速启动MDT,说明其已建立常态化的高危孕产妇多学科协作流程,包括固定的MDT会议室、标准化的讨论模板、明确的召集人制度以及后续的疗效追踪机制。这种将协作内化为制度的做法,才是高危孕产妇救治从“经验驱动”迈向“体系驱动”的关键一跃。

随着生育政策的调整和高龄、肥胖孕产妇比例的上升,单一学科已无法应对日益复杂的妊娠合并症。周女士案例证明,唯有让麻醉科走出手术室、让超声科深入临床决策、让新生儿科前置到产前讨论,才能编织起一张密不透风的母婴安全防护网。这是MDT模式给予产科危重症救治的最深刻启示。


